تم زراعة “أعضاء صغيرة” من الخلايا الجذعية البشرية المأخوذة خلال المراحل المتأخرة من الحمل لأول مرة، مما يمثل “خطوة كبيرة إلى الأمام” في طب ما قبل الولادة.
يظهر بحث جديد أن نماذج الخلايا المعقدة، التي تسمى العضويات، يمكن زراعتها وأن هذه “الأعضاء الصغيرة” تحتفظ بالمعلومات البيولوجية للطفل.
ويعني هذا التقدم أنه يمكن ملاحظة التطور البشري في أواخر الحمل لأول مرة، مما يزيد من إمكانية مراقبة وعلاج الحالات الخلقية قبل الولادة.
تسمح العضيات – وهي نسخ مصغرة ومبسطة من الأعضاء – للباحثين بدراسة كيفية عمل الأعضاء عندما تكون بصحة جيدة وعندما تتأثر بالمرض.
حتى الآن، تم استخلاص العضيات من الخلايا الجذعية البالغة أو من الأنسجة الجنينية لحالات الحمل المنتهية، وتقيد اللوائح متى يمكن الحصول على عينات من الجنين.
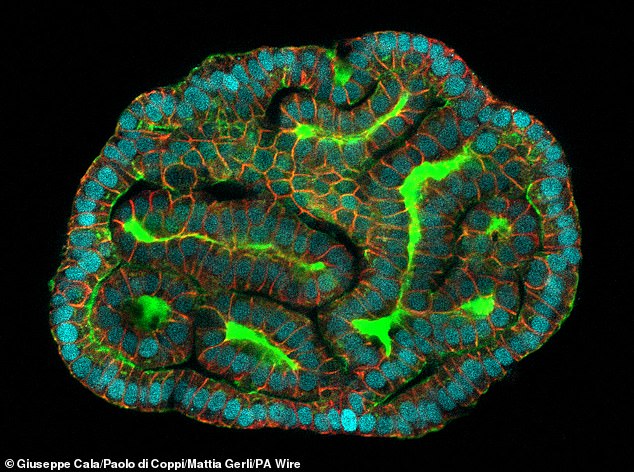
تم زراعة “أعضاء صغيرة” من الخلايا الجذعية البشرية المأخوذة خلال المراحل المتأخرة من الحمل لأول مرة، مما يمثل “خطوة كبيرة إلى الأمام” في طب ما قبل الولادة. في الصورة: كلية صغيرة
في المملكة المتحدة يمكن القيام بذلك لمدة تصل إلى 22 أسبوعًا بعد الحمل، وهو الحد القانوني لإنهاء الحمل، ولكن في بلدان مثل الولايات المتحدة يعتبر أخذ عينات الجنين غير قانوني.
وتعني اللوائح أن دراسة النمو البشري الطبيعي بعد 22 أسبوعًا كانت محدودة، وكذلك بالنسبة للأمراض الخلقية في مرحلة قد لا تزال هناك فرصة لعلاجها.
وللتغلب على هذه المشكلات، قام الباحثون في جامعة كوليدج لندن (UCL) ومستشفى جريت أورموند ستريت (GOSH) باستخراج الخلايا الجذعية التي انتقلت إلى السائل الأمنيوسي الذي يحيط بالطفل في الرحم ويحميه أثناء الحمل.
ونظرًا لعدم لمس الطفل أثناء عملية الجمع، يمكن التغلب على قيود أخذ العينات وتحمل الخلايا نفس المعلومات البيولوجية التي يحملها الطفل.
أخذ الباحثون خلايا حية من 12 حالة حمل – بين الأسبوع السادس عشر والأسبوع الرابع والثلاثين – كجزء من الاختبارات التشخيصية الروتينية.
ثم حددوا الأنسجة التي جاءت منها الخلايا الجذعية.
تم بنجاح استخراج الخلايا الجذعية من الرئتين والكليتين والأمعاء، واستخدامها في زراعة عضيات لها سمات وظيفية لهذه الأنواع من الأنسجة.
وقال الدكتور ماتيا جيرلي، المؤلف الأول للدراسة: “إن الكائنات العضوية التي أنشأناها من خلايا السائل الأمنيوسي تظهر العديد من وظائف الأنسجة التي تمثلها، بما في ذلك التعبير الجيني والبروتيني”.

تم بنجاح استخراج الخلايا الجذعية من الرئتين والكليتين والأمعاء، واستخدامها في زراعة عضيات لها سمات وظيفية لهذه الأنواع من الأنسجة. في الصورة: الرئة المصغرة
“سوف تسمح لنا بدراسة ما يحدث أثناء التطور في كل من الصحة والمرض، وهو أمر لم يكن ممكنا من قبل.
“نحن لا نعرف إلا القليل عن الحمل البشري المتأخر، لذلك من المثير للغاية أن نفتح مجالات جديدة لطب ما قبل الولادة.”
عمل الفريق مع باحثين في جامعة KU Leuven في بلجيكا لدراسة تطور الأطفال المصابين بـ CDH، وهي حالة يؤدي فيها وجود ثقب في الحجاب الحاجز إلى نزوح أعضاء مثل الأمعاء والكبد إلى الصدر، مما يضغط على الرئتين ويعوق النمو الصحي.
تمت مقارنة الأعضاء الصغيرة من الأطفال الذين يعانون من CDH قبل وبعد العلاج مع الأعضاء العضوية من الأطفال الأصحاء لدراسة الخصائص البيولوجية لكل مجموعة.
وجدت الدراسة اختلافات تنموية كبيرة بين عضيات CDH الصحية وتلك التي كانت قبل العلاج.
ومع ذلك، كانت الكائنات العضوية في مجموعة ما بعد العلاج أقرب بكثير إلى الأعضاء السليمة، مما يوفر تقديرًا لفعالية العلاج على المستوى الخلوي.
وقال البروفيسور باولو دي كوبي، كبير مؤلفي الدراسة من معهد UCL جريت أورموند ستريت لصحة الطفل ومستشفى جريت أورموند ستريت، إن هذه هي المرة الأولى التي نتمكن فيها من إجراء تقييم وظيفي للحالة الخلقية للطفل. قبل الولادة، وهي خطوة كبيرة إلى الأمام في طب ما قبل الولادة.
يعتمد التشخيص عادة على التصوير مثل الموجات فوق الصوتية أو التصوير بالرنين المغناطيسي والتحليلات الجينية.
“عندما نلتقي بالعائلات التي لديها تشخيص ما قبل الولادة، غالبًا ما نكون غير قادرين على إخبارهم بالكثير عن النتيجة لأن كل حالة مختلفة.
“نحن لا ندعي أننا نستطيع القيام بذلك حتى الآن، ولكن القدرة على دراسة العضيات الوظيفية قبل الولادة هي الخطوة الأولى نحو القدرة على تقديم تشخيص أكثر تفصيلا، ونأمل، توفير علاجات أكثر فعالية في المستقبل.”
ويقول الباحثون إنه على الرغم من أنهم لم يدرسوا بعد الطريقة فيما يتعلق بالحالات الأخرى، فمن الممكن أن ينظروا إلى الحالات الأخرى التي تؤثر على الرئتين، مثل التليف الكيسي والكلى والأمعاء.
ونُشر البحث في مجلة Nature Medicine.














اترك ردك